¿PODEMOS ELIMINAR LOS HONGOS DE LAS UÑAS CON LUZ?
 En la práctica clínica vemos con frecuencia casos de pacientes con infección de las uñas por hongos, enfermedad conocida como onicomicosis. Hoy en día contamos con numerosos tratamientos médicos basados en preparados tópicos y fármacos orales.
En la práctica clínica vemos con frecuencia casos de pacientes con infección de las uñas por hongos, enfermedad conocida como onicomicosis. Hoy en día contamos con numerosos tratamientos médicos basados en preparados tópicos y fármacos orales.
¿Cuáles son los tratamientos clásicos?
Los tratamientos tópicos más usados son compuestos que contienen amorolfina y ciclopiroxolamina. Dentro de los fármacos orales hay que mencionar tres de ellos: itraconazol, fluconazol y terbinafina. Estos tratamientos son lentos y en ocasiones ineficaces. Se necesitan a veces tratamientos prolongados de 6-12 meses en algunos casos para conseguir una curación completa de la uña. Se estima que entre un 40-70% de los pacientes no responden y un 20-25% vuelven a infectarse poco tiempo después de haberse curado.
¿Por qué no son eficaces en general los tratamientos clásicos?
El principal inconveniente que tenemos a la hora de tratar un hongo en una uña es la dificultad en hacer llegar la medicación en esa zona. Por eso, con frecuencia, se recomienda previamente o de forma concomitante a los tratamientos mencionados, la aplicación de una crema con urea a concentración alta que ayude a disolver la lámina ungueal, contribuyendo de esta manera a que penetre después mejor el medicamento que pautemos. Aún así la respuesta es lenta y con frecuencia ineficaz.
¿Qué novedades hay para la onicomicosis?
Está claro que aún queda un camino largo que recorrer hasta que encontremos un tratamiento rápido, eficaz e inocuo para la cura de la onicomicosis. La investigación hoy en día se dirige hacia la utilización de diferentes fuentes de luz, las cuales podrían ejercer un efecto nocivo para los hongos que infectan las uñas. En este sentido hay en el mercado diferentes tipos de láseres que aplicados en varias sesiones, como el láser de Neodimio YAG, podrían acelerar o curar estas infecciones. Inicialmente, cuando se comercializaron estos tratamientos con láser, parecía que iba a ser el final de la onicomicosis. En la práctica clínica, sin embargo, se ha visto que son una alternativa más, una ayuda, pero nada definitivo ni rápido.
Otra opción relacionada con el tratamiento con luz es la terapia fotodinámica. Esta técnica se aplica hoy en día en el tratamiento de precancerosis y algunos tumores cutáneos como los epiteliomas basocelulares superficiales. Su empleo en infecciones cutáneas es limitado y no es todavía una indicación aprobada. Recientemente se ha publicado en la revista de Actas Dermo-Sifiliográficas de la Academia Española de Dermatología, por el grupo de la Dra. Yolanda Gilaberte, un artículo sobre la utilidad de este tratamiento en la onicomicosis, con resultados prometedores. Aunque no es una indicación aprobada se puede plantear para aquellos pacientes que no hayan respondido a los tratamientos clásicos o no puedan tomar medicación oral.
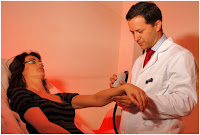
¿Cómo se aplica la terapia fotodinámica en pacientes con onicomicosis?
Se recomienda la aplicación de urea al 40% en las uñas a tratar, unos días previos al tratamiento. El tratamiento propiamente dicho consiste en la colocación en consulta de una crema que contiene el fármaco fotosensibilizante y tres horas después la aplicación de una lámpara que emite una luz de 635nm. Se recomiendan tres sesiones, cada 7-14 días. Es un tratamiento local e indoloro, sencillo de aplicación y cómodo para el paciente, además de estar exento de efectos secundarios indeseables.
En conclusión, está claro que aún no contamos con el tratamiento ideal para erradicar esta infección tan frecuente en la población. La aparición de nuevas modalidades de tratamiento, como la terapia fotodinámica, nos ayudará sin lugar a dudas a mejorar las tasas de curación. Es probable que tengamos que asociar diferentes tratamientos (fármacos + fuentes de luz), especialmente en los pacientes crónicos que no responden a los tratamientos convencionales, para conseguir una curación rápida, completa y duradera.

Comentarios
Publicar un comentario
Estimados usuarios,
Este blog ofrece a los pacientes un sitio fiable dónde puedan encontrar información sobre los temas que les interesan o preocupan.
Los médicos de nuestra clínica no siempre pueden responder los mensajes de forma inmediata.
Los comentarios que contengan cualquier mención a una página web, un nombre comercial o marca no serán publicados.
A través del blog no es posible dar tarifas de precios, dar citas ni hacer diagnósticos. Para que nuestros médicos puedan realizar un diagnóstico necesitan ver al paciente y su caso concreto en persona. Para estas cuestiones les recomendamos que llamen a nuestro servicio de atención al cliente al 91 444 97 97.
Muchas gracias!